
診療放射線科
紹介
一般撮影
一般撮影は、身体を透過したX線の差を白黒の画像にする撮影のことです。一般撮影には、胸部撮影、腹部撮影のほか、骨などの撮影があります。撮影は立ったままの状態や、撮影台に寝た状態、様々な姿勢で撮影を行います。
マンモグラフィ
乳房専用のレントゲン装置で撮影します。プラスチックの板に乳房を直接はさみ平らに広げて撮影します。しこり(腫瘤)や微細な石灰化などを明瞭に映し出すために圧迫を行いますが、その際に痛みを生じることがあります。撮影時間は更衣から撮影終了まで20分程度で、そのうち圧迫している時間は数十秒です。
<圧迫について>
「マンモグラフィは痛い検査」というイメージから受診を躊躇される方も多いと思います。しかし圧迫し乳腺組織を薄く広げることで乳腺や脂肪との重なりが少なくなるため病変を見やすくするとともにX線の被ばくを少なくしています。
<撮影担当者>
マンモグラフィは女性技師が担当しています。痛みの感じ方には個人差がありますがリラックスして検査を受けられるようお声がけを行っております。
<撮影対象外について>
マンモグラフィ受診者希望の方の中には、撮影対象外となる方がいらっしゃいます。以下の方は対象外となります。
- 妊婦、授乳中、断乳後6か月未満の方
- 豊胸手術を受けている方
- 体内に医療機器(ペースメーカーやPVシャント等)を挿入中の方 ・・・など
気になることがありましたら、まずは乳腺外来にてご相談ください。

骨塩定量検査
骨塩定量検査は、骨粗鬆症の診断や治療効果の判定に使用されます。 2種類のエネルギーのX線を使い透過率の違いを利用して骨密度を定量するDXA法で検査を行います。DXA法は最も信頼の高い測定方法であり、骨粗鬆症診断基準(ガイドライン)でもDXA法を用いた計測が推奨されています。
検査は測定用のベッドに仰向けに寝るだけで腰椎、大腿骨近位部の骨密度を正確に求めることが出来ます。専用の装置のため検査時間も短く、低エネルギーX線使用のため被ばくも少ない、安心、安全な検査です。
また骨強度の決定要因の一つである骨質(骨微細構造)を評価するTBS(Trabecular Bone Score)の解析も同時に行い、より精度の高い診断を行っています。
X線TV検査
X線TV検査はX線を用い、TVモニターで身体の中をリアルタイムに観察しながら検査を行います。代表的な検査としてはバリウムによる胃透視検査などがあります。検査のほかに内視鏡を併用するものや、治療にも用いられます。
当院X線TV装置は多方向から観察できるCアームと17インチの大視野FPD(フラットパネルディテクタ)を搭載しています。通常のX線透視検査では見えづらい観察部位もアーム部分が回転できるためあらゆる角度から観察することが出来ます。
CT検査
X線を用いたコンピュータ断層撮影検査のことで、全身の断面を撮影することが出来ます。体の周りを1回転するようにX線撮影し、得られた情報からコンピュータによって輪切り画像を作ります。らせん状に回転するヘリカルCT装置を使用し輪切り画像だけでなく様々な断面や三次元画像(3D画像)を作成することも可能です。検査時間は5分から15分ほどです。
<造影剤について>
検査には造影剤と呼ばれる薬剤を使用することがあり、血管や内臓を白く映すことができます。CT検査で使用する造影剤はヨード造影剤と呼ばれ静脈注射をします。薬剤が体内に入ると体が熱く感じることがありますが、それはすぐに収まります。体内に長時間残ることはなく、投与後1時間で半分が尿より排泄されます。そのため検査前に必ず腎機能の確認(血液検査データを用いる)を行います。
連続血管撮影
血管内の様子を造影剤を使用し撮影を行います。頭部や腹部の血管、心臓を栄養する血管(冠動脈)を検査、治療をすることが主な検査となります。普通のX線撮影では、血管内の情報を得ることはできません。そこで、足の付け根や手首の血管より、細いストロー状の管を目的の血管の傍まで進めていき血管内に直接造影剤を流し込み血管の状態やその周辺臓器の状態を把握して、手術の方法を決定し、その後の治療に役立てています。また、IVRと呼ばれる、血管内治療も行われています。代表的な血管内治療として血栓や石灰化により細くなってしまった血管に対し、その細くなった部分までしぼんだ状態の風船状のバルーンを進めていき、その風船に圧をかけて膨らまし、細くなった血管を再び元の状態に戻すという治療法があります。
核医学検査
ガンマ線という放射線を放出する少量のくすり(放射性薬品)を静脈から注射し検査用のベッドの上で静かに横になっている間に、ガンマカメラで体の様子を画像(シンチグラム)にする方法です。20分から40分ほど横になっている間に検査は終了します。患者さんにとって大変苦痛のない検査方法です。
MRI検査
MRIとはMagnetic Resonance Imaging(磁気共鳴画像)の略語で、強い磁石(磁場)と電波によって体の内部情報を画像化する検査です。X線を使用しないため被ばくの心配はありません。目的とする部位にコイルと呼ばれる専用の装置を装着し検査台に寝た姿勢で行います。検査中は工事現場のような大きな音がします。トンネル状の装置の中に入るため狭いところが苦手な方は苦しい思いをしたり検査ができなかったりしますが、映像が見られるシステムを導入し患者さんからは「楽にできました」とのお声をいただいております。
超音波検査
超音波を利用して体の中を観察する検査です。CTやMRIと比べて被ばくや磁性体の影響がないため気軽に行えるのが特徴です。検査部位は腹部、頸部、乳腺、表在部で乳腺超音波検査においては女性技師が担当しています。
放射線治療
手術、薬物療法と並ぶがんの3大治療法の一つです。手術と同様に局所に対する治療方法ですが、体にメスを入れることなく目的部位に放射線を当てることにより治療します。放射線治療の目的は、完治を目指す場合と苦痛を緩和する場合の2つに分かれます。単独で行われることもありますが、手術や薬物療法と併用されることもあります。
放射線被ばくについて
放射線(エックス線)とは
放射線には、エックス線、ガンマ線、アルファ線など、いろいろな種類がありますが、医療、特に診断に用いられているものはエックス線です。エックス線は、光と同じ仲間です。波長がとても短く、高いエネルギーをもっています。そのため、光なら厚いカーテンで遮断できますが、エックス線では、鉄や鉛など、密度の高い物質を使わないと遮断出来ません。また光や電波と同じように体や空中に残る物でもありません。
放射線の単位について
医療で主に用いられる放射線の量を表す単位は、吸収線量の単位であるGy「グレイ」と放射線防護上で用いられるSv「シーベルト」を使用しています。Svは放射線防護分野で特別に決められた線量を表す単位で、X線・γ線についてはGy=Svと考えて差し支えありません。Svには等価線量と実行線量があります。
| 吸収線量 グレイ(Gy) | 医療などで放射線を受ける量をエネルギー量で表した物理量 |
|---|---|
| 等価線量 シーベルト(Sv) | 人の組織や臓器に対する放射線の影響は放射線の種類やエネルギーによって異なるため、組織や臓器の受ける放射線量を補正したものを等価線量といいます。等価線量は吸収線量に人体への影響の程度を補正する係数である放射線過重係数を乗じます。 |
エックス線の場合、吸収線量=等価線量のため、混乱を防ぐために本文ではすべてミリシーベルト(mSv)で表記しました。1Sv=1000mSv
自然放射線について
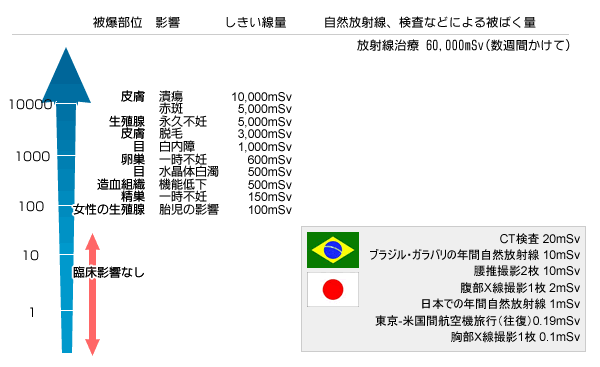
私たちは知らないうちに放射線を浴びています。宇宙からは常に宇宙線と呼ばれる放射線が地球に降り注いでいます。また地球上にはウランやラドンなど放射性物質と呼ばれるものが天然に存在しており、それら全てを含めて自然放射線と呼んでいます。飛行機で旅行に出かけたときは、地上より高い放射線を浴びることになります。
私たちが一年間に自然放射線を浴びる量は1ミリシーベルトほどです。これは『胸部エックス写真』の10枚分に相当します。ブラジルのガラバリという地域では、一年間に自然放射線を浴びる量は日本の10倍にあたる10ミリシーベルトと言われています。このような高自然放射線地域を対象として、研究、調査がおこなわれていますが、人体に放射線の影響が現れたという証拠、報告はありません。
X線検査の被曝線量について
当病院での撮影部位別の患者の被ばく線
| 部位 | 被ばく線量(mSv) | 部位 | 被ばく線量(mSv) |
|---|---|---|---|
| 胸部正面 | 0.11 | 腰椎正面 | 3.54 |
| 胸部側面 | 0.36 | 腰椎側面 | 7.01 |
| 腹部立位 | 2.26 | 骨盤正面 | 0.25 |
| 腹部臥位 | 3.80 | 膝関節 | 0.34 |
| 頭部正面 | 2.47 | 手指骨 | 0.07 |
| 頸椎 | 1.00 | マルチウス | 4.05 |
| グースマン | 1.15 |
単位:ミリシーベルト(mSv)
放射線とその影響について
多量の放射線が人体の組織に当たると細胞内にイオン化が起こります。結果、細胞分裂の阻害、細胞内の遺伝子物質の損傷を起こします。 放射線による影響には、ある線量以上を受けないとおこらないもの(確定的影響)と、受ける線量がゼロでない限り、小さい確率ではあるがおこるとされているもの(確率的影響)の2つに分けられます。また、急性障害と晩発障害に分けられます。以下にそれぞれについてくわしく述べます。
確定的影響
放射線被ばくの量がある量(しきい線量)を越えないと、発生しない影響を確定的影響といいます。つまり、これ以上放射線をうけなければ発症しないという「安全値」があるということです。放射線被ばくによる影響のうち、がんと遺伝的影響以外は、すべて確定的影響になります。次の頁の図にそれぞれの症状にあたるしきい線量を載せました。また、自然放射線と放射線検査の線量を並べ、比較してあります。一般の放射線検査で、しきい線量を超えた被ばくを受けるということはまずありません。
確率的影響
確率的影響は、しきい線量といったものがなく、受ける線量がゼロでないかぎり、起こりうる確率があると考えられているものです。それが、「がん」と「遺伝的影響」です。放射線防護上問題となるのはこの確率的影響です。
遺伝的影響
遺伝的影響とは、産まれてくる子供や、次の世代に影響をおよぼしてしまうことです。強い放射線により、生殖細胞の中の遺伝子物質が損傷を受けた場合に、遺伝的影響が現れることがあります。これはハエやネズミ等の生物実験で遺伝子の突然変異がみられたからです。しかし、人間では放射線による遺伝的影響が確認された例は今のところありません。また、生殖腺以外の部位の被ばくでは遺伝的影響が発生することはありません
急性障害
強い放射線を受けたときに、数週間以内にあらわれる障害のことです。下痢、嘔吐、発熱、やけど、脱毛、白血球の一時的な減少などがあげられます。
晩成障害
急性障害が現れないある程度の放射線を受けた後に、数年から数十年経ってからあらわれる障害のことです。がん、白血病、白内障があげられます。
胎児への影響
妊娠中に放射線検査を受けたことで考えられる障害には、「流産」,「奇形」,「発育遅延」などがあります。これらはしきい値のある確定的影響に分類されます。また確率的影響に分類される「小児がん」もあります。
胎児への影響は放射線を受けた時期によって異なります。受精後9日までは、妊娠に気付かないうちに胚が死んでしまいます。受精後2週から15週の期間は、「奇形」,「発育遅延」を発症する可能性がでてきますが、そのしきい線量は100ミリシーベルトで、エックス線検査でこのしきい線量を超えることはありません。よって奇形などの確定的影響は心配ありません。以前ICRP(国際放射線防護委員会)では、「生殖可能年齢の女性の下腹部のエックス線検査は月経開始から10日以内に行うとよい」と勧告していましたが、現在では確定的影響の心配がないことから、その必要性はないとしています。
しかし、しきい線量のない「小児がん」は放射線防護上、小さい確率ではあるが起こると考えられていますので、胎児が照射野に入るような検査は、安全面から緊急を要する場合以外は避けるべきと考えています。安全側に考える趣旨で、妊娠していないことが確実な月経開始から10日以内の期間に検査を行なうのがよいと考えています。
腹部以外の検査(胸部や四肢など)では生殖腺への被ばくはほとんどゼロに近いので、その検査を避ける必要はありません。
胎児の影響としきい線量
| 胎児期の分類 | 時期 | 影響 | しきい線量 |
|---|---|---|---|
| 着床前期 | 受精~9日 | 胚死亡 | 100 |
| 器官形成期 | 受精後2~8週 | 奇形 | 100 |
| 胎児期 | 受精後8週~出生 特に8~15週 |
発育遅延 精神発達遅延 |
100 120 |
単位:ミリシーベルト(mSv)
主なエックス線診断の際の生殖腺の線量
| 検査 | 成人男性 | 成人女性 |
|---|---|---|
| 胸部単純撮影 | ※ | ※ |
| 腹部単純撮影 | 0.16 | 2.12 |
| 腰椎単純撮影 | 0.07 | 4.05 |
| 股関節撮影 | 3.68 | 0.78 |
単位:ミリシーベルト(mSv)
※は検出線量以下
X線検査を行なうための原則
エックス線検査を行うにあたっては、大事な2つの前提があります。ひとつは、不必要な被ばくをさせないこと、もうひとつは、被ばく線量をできるだけ少なくすることです。ICRP(国際放射線防護委員会)では、次のような勧告をしています。
正当化 正当化とはエックス線検査を行うことが、プラスの結果を生じるものでなければならないこと。つまりエックス線検査を受けることで得られる利益の方がエックス線による影響を上回っていなければならないこと。
最適化 最適化とはその正当化が確認された場合でも、検査を行うにあたっては患者さんの被ばくを少なくするための最善の方法を用いること。
放射線科では様々な方法でエックス線被ばく量を減らす努力をしています。また装置の進歩により、検査で受けるエックス線量は一昔前にくらべ激減しています。
放射線被曝のある検査とない検査
放射線科でおこなっている検査のなかには放射線を用いる検査と用いない検査があります。
- 放射線被ばくのある検査
一般撮影、造影検査、CT検査、骨塩定量、核医学検査 - 放射線被ばくのない検査
MRI検査(核磁気共鳴検査) 超音波検査
診療科

