
リハビリテーション科
ご挨拶
「自分の力でいつまでも。気持ちに寄り添いサポートします。」
当科の紹介
当院のリハビリテーション
当院では厚生労働省の定めた施設基準を取得し、専門的な知識を有したスタッフが幅広い疾患へのリハビリテーションに従事しております。医師の指示のもと、効果的な機能回復を目的にできる限り早期にリハビリテーションを開始し、医師や看護師など他部門職種と密な連携を図ることで質の高いリハビリテーションを提供しています。日常生活に支障をきたしている患者さんに対して、患者さんの意見を尊重し、ひとりひとりにあったリハビリテーションを提供することで生活や職場復帰に向けた支援を行っております。
スタッフ
- 医師 1名
- 理学療法士(PT) 11名
- 作業療法士(OT) 3名
- 言語聴覚士(ST) 2名
- 助手 1名
施設基準
- 心大血管疾患リハビリテーション料 Ⅰ
- 脳血管疾患等リハビリテーション料 Ⅱ
- 廃用症候群リハビリテーション料 Ⅱ
- 運動器リハビリテーション料 Ⅰ
- 呼吸器リハビリテーション料 Ⅰ
- がん患者リハビリテーション料(PT10名・OT2名・ST2名)
対象疾患(疾患別リハビリテーション)
| 脳血管疾患 | 脳血管疾患 | 脳梗塞、脳出血、くも膜下出血、脳外傷、脳炎、脳症等 |
|---|---|---|
| 神経筋疾患 | 筋委縮性硬化症、ギランバレー症候群、重症筋無力症等 | |
| 運動器疾患 | 体幹、四肢の外傷・骨折・切断等 | |
| 関節変性疾患の術前・術後(人工関節術・脊椎手術等) | ||
| 心大血管疾患 | 虚血性心疾患(心筋梗塞・狭心症等) | |
| 閉塞性動脈硬化症、慢性心不全等 | ||
| 呼吸器管疾患 | 急性発症疾患 | 肺炎、無気肺、肺梗塞等 |
| 慢性疾患 | 慢性閉塞性肺疾患、気管支拡張症、気管支喘息等 | |
| 腫瘍性疾患 | 腫瘍性疾患の術前・術後、化学療法・放射線治療中、緩和的医療 | |
疾患別リハビリテーションの内訳(2024年度)
PT
運動器:43.1%
脳血管:15.1%
がん:9.9%
呼吸器:17.8%
心大血管:7.2%
廃用症候群:6.9%

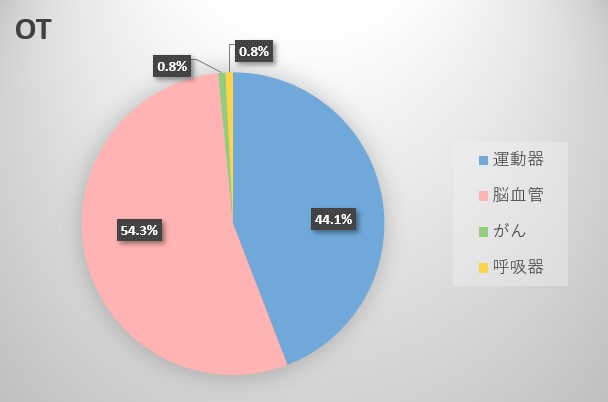
OT
運動器:44.1%
脳血管:54.3%
がん:0.8%
呼吸器:0.8%
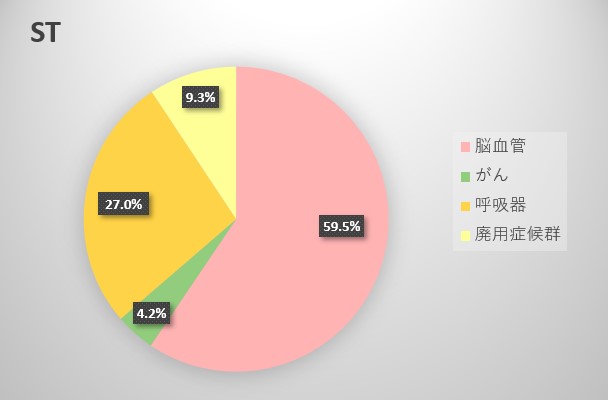
ST
脳血管:59.5%
がん:4.2%
呼吸器:27.0%
廃用症候群:9.3%
理学療法部門(Physical Therapy:PT)
内科的疾患から整形外科疾患まで身体機能の改善を中心とした、リハビリテーションを提供しています。当院整形外科の人工関節センターと連携し、リハビリテーションを行っています。手術の予定が決まった方は、入院前の外来から開始し、運動指導、手術前評価、手術後のオリエンテーション・指導を行います。手術後は翌日から介入し、退院後も必要な方は外来で継続して行います。
運動器疾患内訳(2024年度)
人工関節:7.6%
大腿骨頸部骨折術後:23.7%
下肢外傷:26.4%
膝内障:1.8%
圧迫骨折:17.6%
脊椎手術:7.9%
その他:15.1%

専門資格
| 認定機関 | 取得資格 | 人数 |
|---|---|---|
| 三学会合同呼吸療法士認定委員会 | 呼吸療法認定士 | 2 |
| 一般社団法人日本骨粗鬆症学会 | 骨粗鬆症マネージャー | 1 |
| 日本ピラティス研究会 | 骨盤底筋トレーニングPfilates認定指導員 | 1 |
学会発表
- 第5回日本リハビリテーション医学会秋季学術集会
「血液腫瘍疾患へのリハビリテーションによる効果とQOLの関連について」
- 第22回日本クリニカルパス学会学術集会
「大腿骨近位端骨折患者の術式によるリハビリテーションによる経過の比較」
リハビリテーション室


作業療法部門(Occupational Therapy:OT)
作業療法ではそれぞれ患者さんに合わせた上肢機能訓練や食事、更衣等の日常生活動作訓練を行っております。外来患者さんには自宅でできるセルフトレーニングをご説明させて頂き、継続したリハビリテーションをサポートしています。また、整形外科から処方を受け、各疾患に合わせた装具の作成を行っております。

当院作業療法で作成する装具の紹介
母指固定用装具
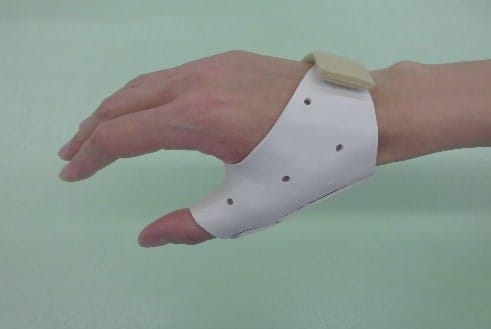
対象疾患
母指CM関節症
母指狭窄性腱鞘炎
デュケルバン腱鞘炎用装具
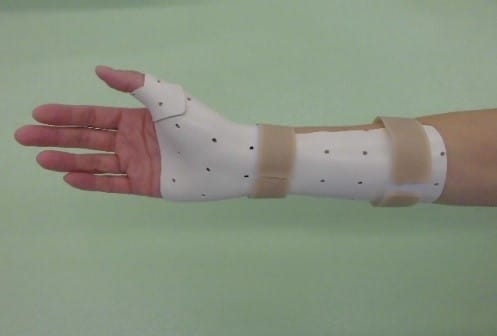
対象疾患
デュケルバン腱鞘炎
※その他、整形外科医師の処方の元、各種症状に応じた装具の作成もしております。
言語聴覚療法部門(Speech-Language-Hearing Therapy:ST)
脳血管疾患(脳梗塞、脳出血、頭部外傷、変性疾患など)により、失語症(言葉が思い出せず出てこない)や構音障害(発音がしにくく、相手も聞き取りにくい)などを呈し、コミュニケーションが取りづらくなった方に対し、ことばの訓練を行います。
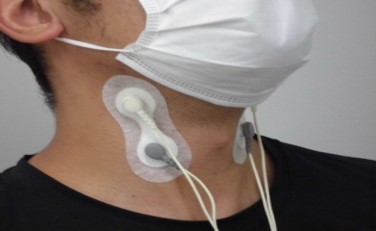
また、食べ物が飲み込みにくい・むせる方に飲み込みの訓練も行います。当院では耳鼻咽喉科医師と協力し、毎週金曜日午後の嚥下外来にて、嚥下内視鏡検査(VE)や必要に応じて嚥下造影検査(VF)を行い、リハビリテーションプログラムに反映させています。


学会発表
- 第71回日本食道学会学術集会「当院における食道癌術後嚥下リハビリテーションの実際」
- 第73回日本食道学会学術集会「食道癌術後嚥下障害にforestier病を合併した一症例」
- 第74回日本食道学会学術集会「食道癌術後62日目からのリハビリ介入にて、経口摂取可能となった一症例」
- 第47回日本嚥下医学会総会ならびに学術講演会「壊死性筋膜炎を併発した深頸部膿瘍後の嚥下障害に対して側臥位嚥下が有効であった一例」
地域包括ケア病棟での関わり
当科スタッフ(専従:PT1名を含む)が、ADL評価に基づき包括的に介入します。基本的には病棟全員の患者さんを対象としています。
急性期病棟からの転棟患者さんには途切れのないリハビリテーションを継続します(担当変更させて頂く場合があります)。転院患者さんについては目的に応じて介入いたします。なお、地域でリハビリテーションを行っている方は状況確認をさせていただきます。 「暮らす」を一緒に考えます。
個別リハビリテーション
患者さん一人一人の身体機能・認知機能に合わせて訓練を提供します。
基本的な生活と共に退院先に合わせたリハビリテーション
- 歩行訓練では、ご自宅の間取りに合わせた歩行補助具の選定を行い、入院中に訓練してスムーズに在宅生活へ移行できることを目指しています。
- 家事動作が必要な方には家事訓練、また介助が必要な方にはご家族へのご指導もさせていただきます。

チーム医療
各疾患別リハビリテーションに対するカンファレンスを各診療科・病棟と行ない、各サポートチーム(認知症、骨祖鬆症、緩和ケア、排尿ケア)の一員として参加し、チーム医療の連携に努めています。
専門外来
コンチネンス外来
コンチネンスとは排泄がコントロールされている状態を表す言葉で、コンチネンス外来では尿漏れや便秘、下痢など排泄、排便の問題の改善や、予防を目的とした自費外来です。女性看護師1名、女性理学療法士1名で超音波画像を用い、骨盤底筋の確認や生活指導、運動指導などを行います。
地域への交流
転倒予防教室などの体操教室を地域の住民の方々に向けて行っています。

リハビリテーションを受けるには?
入院
リハビリテーション科には専門病床がありません。入院が必要な場合は、当該診療科への入院が必要となります。当該診療科の医師からのリハビリテーションの依頼に合わせて対応します。
外来
当該診療科の医師の診察で、リハビリテーションの適応の有無をチェックした上でリハビリテーション依頼がされたら対応します。原則予約制にて、翌日以降からの開始となりますのでご承知おきください。
診療科

